投稿日:2019/05/24
株式会社マルトクでは、
「健康で笑顔あふれるライフスタイル」のために、
様々な病気や障害の知識についての記事を掲載しています。

- 株式会社マルトク ヘルス事業部
- 06-6976-9847 受付:10時~17時
- 06-6976-9847
受付:10時~17時 - 大阪府大阪市東成区東今里2-16-18
投稿日:2019/05/24
株式会社マルトクでは、
「健康で笑顔あふれるライフスタイル」のために、
様々な病気や障害の知識についての記事を掲載しています。

投稿日:2019/05/08

 認知症とは、「脳や身体の疾患を原因として、記憶・判断力などに障害が起こり、普通の社会生活が送れなくなった状態」です。
認知症とは、「脳や身体の疾患を原因として、記憶・判断力などに障害が起こり、普通の社会生活が送れなくなった状態」です。
かつては、「痴呆症」と言われていましたが、2004年に厚生労働省の用語検討会によって「認知症」という言葉が提案され、現在は、「認知症」という言葉が定着しています。
「認知症」とは、認知力が低下する状態の総称(症候群)のことで、認知症を引き起こす病気には、「アルツハイマー病(アルツハイマー型認知症)」「脳血管性認知症」「レビー小体型認知症」「前頭側頭型認知症(ピック病)」などがあります。
我が国の65歳以上の高齢者における有病率は8~10%程度といわれています。 現時点では、認知症患者は、200~250万人程度と推定されていますが、今後、さらなる高齢者人口の増加とともに認知症患者数も増加し、2020年には325万人程度まで増加するといわれています。
誰でも年齢を重ねると、もの覚えがわるくなったり、忘れやすくなったりすることはあります。こうした年相応の「もの忘れ」は、誰にでも起こりうるものです。しかし、認知症は、こういった「もの忘れ」とは違うものです。
年相応の「もの忘れ」と「認知症」の主な違いや特徴を下に挙げました。
| 年相応の「物忘れ」 | 認知症 |
|
|
代表的な認知症としては、以下の3つの病気があります。
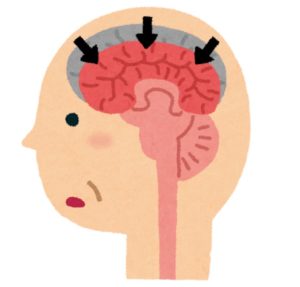 脳の神経細胞が死んでしまい、脳が萎縮していく病気です。どちらかというと女性に多いです。初期の症状としては、もの忘れ、他に、特徴的な症状として、もの盗られ妄想や徘徊などがあります。病識に乏しいので、認識できないことを、とりつくろう言動が見られることがあります。症状は、徐々に進行していきます。
脳の神経細胞が死んでしまい、脳が萎縮していく病気です。どちらかというと女性に多いです。初期の症状としては、もの忘れ、他に、特徴的な症状として、もの盗られ妄想や徘徊などがあります。病識に乏しいので、認識できないことを、とりつくろう言動が見られることがあります。症状は、徐々に進行していきます。
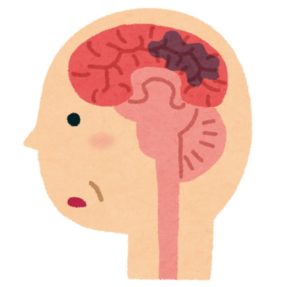 脳梗塞や脳出血など、脳血管障害に伴って発症する認知症です。どちらかというと男性に多いです。初期の症状として、もの忘れ、他に、特徴的な症状として、感情のコントロールがうまくいかないことがあります。急に発症し、段階的に進行していくことが多いです。
脳梗塞や脳出血など、脳血管障害に伴って発症する認知症です。どちらかというと男性に多いです。初期の症状として、もの忘れ、他に、特徴的な症状として、感情のコントロールがうまくいかないことがあります。急に発症し、段階的に進行していくことが多いです。
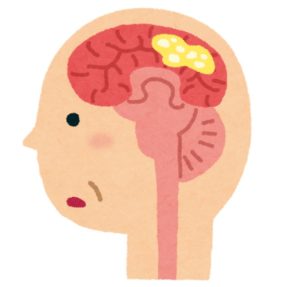 脳の神経細胞の中に「レビー小体」と呼ばれる異常なたんぱく質の塊が出現し、その結果、認知症になります。実際にはないものが見える「幻視」が出ることがあります。また、手足が震える、小刻みに歩くなどのパーキンソン症状がみられることもあります。調子の良いときと、悪いときを繰り返しながら進行しますが、ときに急速に進行することもあります。
脳の神経細胞の中に「レビー小体」と呼ばれる異常なたんぱく質の塊が出現し、その結果、認知症になります。実際にはないものが見える「幻視」が出ることがあります。また、手足が震える、小刻みに歩くなどのパーキンソン症状がみられることもあります。調子の良いときと、悪いときを繰り返しながら進行しますが、ときに急速に進行することもあります。
以上の3つの病気で、認知症の9割以上を占めています。
認知症の診断基準は、以下の通りです。
「失語」とは、言葉が分からなくなる状態です。
「失行」とは、行動ができなくなる状態です。例えば、麻痺等がないのに、着替えができない「着衣失行」などがあります。
「失認」とは、認識ができなくなる状態です。例えば、視力に障害がないのに空間の認識ができない「視空間失認」などがあります。
実行機能の障害とは、手順が分からなくなる状態です。
「せん妄」とは、短期間に出現する異常な症状(認知障害・異常な精神状態)のことをいいます。高齢者の約10〜20%は、入院中にせん妄になるといわれています。突然始まり、数時間~数日間続きます(通常1カ月以内)。これは、一時的な状態なので、認知症ではありません。
認知症の症状には、脳の障害そのものから引き起こされる「中核症状」と、環境や身体状況、関わり方などと関わりの深い「BPSD(行動・心理症状)」があります。BPSDは、以前は、「周辺症状」と言われていましたが、最近は「BPSD(行動・心理症状)」という名称が一般的になっています。
「中核症状」は、脳の障害そのものから引き起こされる症状です。次のうち、いずれかの症状が出ます。
記憶が障害されていきます。特に、最近のことを忘れる、新しいことを覚えられないなど、長期記憶よりも短期記憶が先に障害される傾向にあります。また、「体験全体を忘れる」というのも特徴です。
時間や場所や人が分かる意識のことを「見当識」といいます。これが障害されていくので、日付、時間、場所、人物などが分からなくなります。
判断力が低下し、計画を立てる、順序立てる、判断することなどが難しくなっていきます。
言葉が分からなくなります。言葉が理解できなくなったり、言葉が話せなくなったりします。
麻痺などはないはずなのに、行動、動作ができなくなります。例えば、「着衣失行」では、着替えがうまくできなくなります
目は見えているはずなのに、認識ができなくなります。例えば、「視空間失認」では、空間の認識ができなくなります。
物事を実行するときの手順などが分からなくなります。
行動や心理の症状です。環境や身体状況、周囲の人との関わりの中で起きてくる症状です。
事実でないことを本気で信じ込んでしまいます。物盗られ妄想、被害妄想、嫉妬妄想などがあります。
現実にはないものが見えたり、聞こえたりします。幻聴よりも幻視が多いのが特徴です。「今、子ども達が何人か入ってきたのよ」などと言ったりします。
イライラして落ち着かなくなったり、一人になると落ち着かなかったりします。
家の周りの道など知っているはずの場所で迷い、歩き続け、行方不明になることもあります。
行動を注意・制止したり、本人に十分に説明をしなかったりすると攻撃的な行動が起きやすいです。型にはめようとすることで不満が爆発します。幻覚や妄想から生じる場合もあります。
夜に眠れなかったり、日中にうたた寝をすることが増加します。
特に、入浴や着替えなどを嫌がることが多いようです。衣服着脱の難しさ、浴室の床で転倒の危険性、運動機能・条件反射低下による不安、水へ恐怖感などから生じると考えられます。

異食は、食べられないものを口に入れること。過食は、食べ過ぎてしまうこと。例えば、食事をしても「お腹がすいた」と言って、さらに食べてしまいます。
気持ちがふさぎ込み、意欲の低下(何もしたくなくなる)、思考の障害(思考が遅くなる)などが見られることがあります。
認知症の方の見当識障害は、一般的に、「時間」→「場所」→「人」の順で進んでいきます。ですので、認知症の初期症状は、「日付・曜日・時間などが分からなくなる」ことです。例えば、約束の時間通りに訪問しているのに、「遅かったですね!」とか、「昨日、来るんじゃなかったんですか?」などと言われて怒られた場合、認知症の初期症状が出ている可能性が高いです。さらに認知症が進行していくと、場所が分からなくなってきます。大阪に住んでいるのに「ここらへんは、東京でも田舎の方ですからね・・・」などと言う人は、場所が分からなくなっている可能性があります。そして、認知症がかなり進んでくるとに、人が分からなくなってきます。介護施設で、身内の方が面会に来ても分からない、というのは、認知症がかなり進行している状態と思われます。
 記憶は、短期記憶と長期記憶に分かれます。短期記憶とは、最近の出来事の記憶です。長期記憶というのは、昔の出来事の記憶になります。認知症では、一般的に、「短期記憶」→「長期記憶」の順に障害されていくので、認知症の初期症状は、「最近のことが分からなくなる」ことです。例えば、高齢者の方と同居しているご家族が、「今朝、言ったことも覚えていない。認知症かもしれない。」と言い、近くに住む娘が来てみると、特に変わった様子はなく、会話もしっかりできるし、いろんなことも覚えている、という場合。これは、同居しているご家族は、最近のことを忘れる様子を見ていて、たまに来る娘は、昔の話をしているのです。「短期記憶が障害されて、長期記憶が保存されている」という、認知症の初期から中期によくみられる状態です。
記憶は、短期記憶と長期記憶に分かれます。短期記憶とは、最近の出来事の記憶です。長期記憶というのは、昔の出来事の記憶になります。認知症では、一般的に、「短期記憶」→「長期記憶」の順に障害されていくので、認知症の初期症状は、「最近のことが分からなくなる」ことです。例えば、高齢者の方と同居しているご家族が、「今朝、言ったことも覚えていない。認知症かもしれない。」と言い、近くに住む娘が来てみると、特に変わった様子はなく、会話もしっかりできるし、いろんなことも覚えている、という場合。これは、同居しているご家族は、最近のことを忘れる様子を見ていて、たまに来る娘は、昔の話をしているのです。「短期記憶が障害されて、長期記憶が保存されている」という、認知症の初期から中期によくみられる状態です。
こういった認知症の記憶障害の特徴を知っていると、2つの質問で、認知症の程度を推測することができます。それは、「生年月日」と「年齢」です。「何年生まれですか?お誕生日を教えてもらっていいですか?」「今、おいくつですか?」ときいてみます。生年月日は長期記憶、年齢は短期記憶になります。生年月日も年齢も正確に言えるなら、認知症はない、もしくは、認知症があっても軽度だと思われます。生年月日は正確に言えるけど、年齢が分からない、もしくは、間違っている(1~2歳は誤差と見るので、3歳以上違っている)場合は、認知症の程度は中等度と思われます。生年月日も分からないようだと、認知症の程度は重度と推測されます。
 身体を動かして、身体で覚えるような記憶は、「手続き記憶」と言われ、認知症になっても比較的残りやすいと言われています。例えば、認知症になる前から杖を使って歩いていて、杖を使った歩行パターンが身体に染みついている場合は、その後、認知症を発症したり、認知症が進行したとしても、杖を使ってスムーズに歩ける可能性が高いでしょう。一方、今まで杖を全く使ったことのない人が、認知症がかなり進行してから初めて杖を使って歩こうとしても難しい場合が多いです。ある程度年齢を重ねてきたら、積極的に杖を使って外を歩いてみましょう。外に出かけることや、しっかりと歩くことは、脳の活性化になりますし、万が一、将来、認知症になったとしても、手続き記憶として残っている杖歩行のパターンを活用することができるでしょう
身体を動かして、身体で覚えるような記憶は、「手続き記憶」と言われ、認知症になっても比較的残りやすいと言われています。例えば、認知症になる前から杖を使って歩いていて、杖を使った歩行パターンが身体に染みついている場合は、その後、認知症を発症したり、認知症が進行したとしても、杖を使ってスムーズに歩ける可能性が高いでしょう。一方、今まで杖を全く使ったことのない人が、認知症がかなり進行してから初めて杖を使って歩こうとしても難しい場合が多いです。ある程度年齢を重ねてきたら、積極的に杖を使って外を歩いてみましょう。外に出かけることや、しっかりと歩くことは、脳の活性化になりますし、万が一、将来、認知症になったとしても、手続き記憶として残っている杖歩行のパターンを活用することができるでしょう

投稿日:2019/04/02

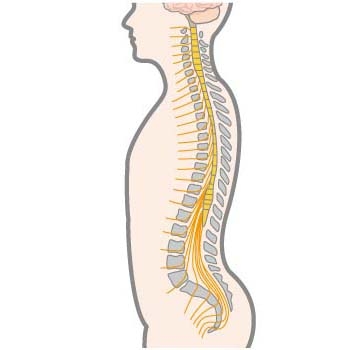 背骨のことを脊柱(せきちゅう)といい、脊柱は1つ1つの脊椎(せきつい)が連なってできており、その中には、脊髄(せきずい)という太い神経が通っています。脊柱に、強い外力が加わり、その中の脊髄が損傷した状態を脊髄損傷といいます。
背骨のことを脊柱(せきちゅう)といい、脊柱は1つ1つの脊椎(せきつい)が連なってできており、その中には、脊髄(せきずい)という太い神経が通っています。脊柱に、強い外力が加わり、その中の脊髄が損傷した状態を脊髄損傷といいます。
損傷の程度によって、「完全型」と「不完全型」に分かれます。「完全型」は脊髄が完全に損傷した状態で、完全麻痺となりますが、「不完全型」は、脊髄の一部が損傷した状態で、一部の機能が残存します。
脊髄は、上から順に頸髄、胸髄、腰髄・・・と続いており、頸髄レベルでの損傷を頸髄損傷、胸髄レベルでの損傷を胸髄損傷、腰髄レベルでの損傷を腰髄損傷などといいます。
障害部位以下の運動麻痺と感覚麻痺が生じるので、上のレベルで損傷された方が、障害は重くなります。大雑把にいえば、頸髄損傷だと、手足はほとんど全て麻痺、胸髄損傷だと、手は動くが足は麻痺、腰髄損傷では、足の一部に麻痺がある、という状態です(実際には、何番目の神経の損傷かによって、細かく症状は変わってきます)。
運動麻痺、感覚麻痺に加えて、自律神経症状(体温調節が上手くできないなど)や、排泄の障害なども出ます。
完全型では、痛みの感覚が消失しますが、不完全型では、強いしびれや痛みを生じることが多いです。
現在日本では、脊髄損傷の方が10万人以上おり、さらに、毎年5000人以上が新たに脊髄損傷になっています。受傷原因としては、交通事故、高所からの落下、転倒、打撲・下敷き、スポーツ などが多いようです。
脊髄損傷でも、状態によっては歩行できることがあります。ただ、その場合でも、杖や装具等が必要になるケースが多いかと思います。人によって身体機能の状態が異なるので、医療機関等で理学療法士等の指導を受けた上で杖等を使用してください。
近年は高齢化に伴って、高齢者が歩行中に転倒して受傷することも多くなっているようです。特に、元々脊柱管が狭くなっている方や、頚椎後縦靭帯骨化症や頚椎症などで脊髄が圧迫されている方が転倒すると、脊髄損傷になる可能性が高いです。高齢になってからの転倒対策が大切になってくるでしょう。

投稿日:2019/02/20

廃用症候群とは、身体を動かさないことにより生じる、全身の様々な機能低下のことをいいます。
昔から、病気になると「安静にしましょう」と言われてきました。これは、なるべく身体を動かさないことにより、身体の自然回復力を促して病気を治していく、という医学の基本的な考え方です。
ところが、安静にし過ぎると、逆に身体には良くないこと(悪影響)がある、ということが最近分かってきました。しかも、特に高齢者では、その影響が大きいようです。
安静にし過ぎると、身体のどんな機能が低下するのでしょうか?
分かりやすいところでいうと、まずは「筋肉」。筋肉の力(筋力)は、日々、筋肉を使うことによって維持されています。絶対安静(寝たまま、全く身体を動かさない状態)では、筋力は1日3%落ちると言われています。1週間で10~15%の低下、3週間で30~60%も筋力が低下すると言われています。筋力というのは、我々が思っているよりも早く低下していくのです。
ただこれは、「絶対安静」の場合の話です。普段は元気な人が、インフルエンザなどの病気で、数日、自宅で安静にしたとしても、トイレに行くときは歩いていくでしょうし、ご飯を食べるときはなんとか身体を起こして座って食べるでしょう。歩くときに足の筋肉を使い、ご飯を食べるときに手や腕の筋肉、姿勢を保つための筋肉などを使っているので、そこまで筋力は落ちません。
 ところが、普段から介護が必要な高齢者が、肺炎で2~3週間入院したとしましょう。病院の中での生活は、ほとんどベッド上となってしまいます。ベッド上でご飯を食べ、排泄もオムツやカテーテルとなり、入浴だってお風呂には行かずに看護師さんがベッド上で身体を拭いてくれるかもしれません。このような状態は、絶対安静に近く、筋力はどんどん落ちていきます。2~3週間の入院で、肺炎は治ったとしても、筋力が20~30%落ちてしまって、元々歩けていたのに、退院後は歩けなくなった・・・という人も、実際におられます。元気になるために入院したはずなのに、これでは本末転倒です。
ところが、普段から介護が必要な高齢者が、肺炎で2~3週間入院したとしましょう。病院の中での生活は、ほとんどベッド上となってしまいます。ベッド上でご飯を食べ、排泄もオムツやカテーテルとなり、入浴だってお風呂には行かずに看護師さんがベッド上で身体を拭いてくれるかもしれません。このような状態は、絶対安静に近く、筋力はどんどん落ちていきます。2~3週間の入院で、肺炎は治ったとしても、筋力が20~30%落ちてしまって、元々歩けていたのに、退院後は歩けなくなった・・・という人も、実際におられます。元気になるために入院したはずなのに、これでは本末転倒です。
そして、安静によって機能が低下するのは、筋肉だけではありません。他にも、身体のあらゆるところが機能低下を起こしてきます。下に例を挙げます。
このような症状は、絶対安静にしていれば、誰にでも必ず起こりますし、絶対安静とはいわないまでも、不活発な生活を続けていると、徐々にこれら全身の機能が低下してきますので、「生活不活発病」とも言われています。
何らかの病気や障害を抱えた高齢者の方は、施設や在宅で不活発な生活になりやすいので、常に廃用症候群の危険と隣り合わせです。寝たきりになるのは、ケガや病気そのものが原因ではなく、ケガや病気の後、不活発な生活が続き、廃用症候群が進んだ結果といえる場合がほとんどです。
年をとっても、たとえ病気や障害を持っても、自分らしく、イキイキと人生を送るためには、廃用症候群の予防が不可欠です。
高齢者に対して「無理しない方がいいですね~」と、一見、優しそうなご家族や介護職は、実は、廃用症候群を助長しているのかもしれません。確かに年をとって病気や障害があると、ご本人はしんどいことが多いですが、プロの介護職は、上手に声かけをして身体を動かすきっかけを作っていきます。
高齢者自身も、周りで関わる人達も、廃用症候群の恐ろしさを正しく理解し、必要以上に安静にさせないことが大切です。

では、廃用症候群を防ぐために、どうしたらいいのでしょうか?ご本人の意識はもちろんですが、周りの人達の関わり方も重要となります。
廃用症候群への対策の基本として、ご本人と、その周りの方々に知っていただきたいことをあげます。
 まず、一つ目は、「座位」をとること。つまり、「座る」ということです。
まず、一つ目は、「座位」をとること。つまり、「座る」ということです。
例えば、通常、私達が勉強をするときは、イスに座った状態で行いますね。ベッドに寝た状態で勉強をしようとするとどうでしょうか?眠たくなって、そのまま寝てしまうかもしれません。
「姿勢」と「意識」は関連があるのです。姿勢が寝ると、意識も寝るし、姿勢が起きると、意識も起きます。これは、脳の仕組みからも明らかです。そして、勉強だけでなく、私達の日常生活では、寝たまま仕事もしないし、家事もしません。寝たままテレビを見ていると、そのうち眠くなってしまうでしょう。何かに集中して取り組むときは、必ず身体を起こした姿勢になっているはずです。
活発な日常生活は、朝起きて身体を起こすところからスタートします。高齢であっても障害があっても、まずは、この基本的な状態を作る必要があります。ベッドに寝ている人がいたら、日中はできる限り起きて過ごしてもらうことが大切です。
高齢者への援助として、会話や運動なども大事ではありますが、もし、ベッドで寝たままやっているとしたら、効果は低いので、まずは、起きて座ってもらうことを先に取り組みましょう
さらに、この座位姿勢というのは、「離床」しての座位であることが必要です。「離床」とは、ベッドや布団を離れて過ごすことです。例えば、電動ベッドのリモコンで背上げをすれば、姿勢としては座った状態になりますが、これはまだ不十分です。ベッドから、車いすへ、さらには食堂やリビングのイスに移ってもらいましょう。通常、私達の日常生活では、ベッドや布団の上で仕事や家事などをやりませんよね。ベッドや布団は、夜に寝るための寝具です。活発な生活のためには、日中は、ベッドや布団を離れることが大切なのです。
もし、皆さんの身近に介護が必要な高齢者の方がいらっしゃったら、日中の「姿勢」と「場所」と「服装」を観察してみてください。いつ見ても、ベッド上で、寝た姿勢で、パジャマを着ている方は、もうすでに廃用症候群になっているか、その生活を続けると廃用症候群になる可能性が高いでしょう。一方で、いつ見ても、食堂かリビングのイスで、座った姿勢で、服も着替えている人は、ある程度活発な生活になっていると推測できます。
日中、ベッド上でパジャマで寝て過ごす時間が長い人は、まず、起きて、着替えて、イスなどに座る時間を作る。これが、活発な生活への第一歩となります。

最近は、「寝たきりはよくない」ということで、なるべく、「起きて座っていた方がいい」ということは知られてきているようです。しかし、これはあくまで第一歩です。もし、座ったままの状態で何もしないなら、結局「寝たきり」が「座りきり」になっただけで、長期的に見るとやはり不活発な生活になりがちです。そこで、次の対策として、外に出ることが大事になってきます。
家の中だけの生活というのは、どうしても刺激が少なくなります。私達が通常、日常生活を送る上では、仕事や買い物などで外に出る機会があります。外に出ることで、光を浴びたり、風を感じたり、移動距離も長くなり、人とコミュニケーションをとる機会もあります。このような色々な刺激は、家の中では味わえないものです。
直近1週間の生活を振り返ってみてください。外に出る機会は、あったでしょうか?なかったでしょうか?例えば、デイサービスや通院などで毎週必ず外に出る、という人は、今のままの生活でも外出機会が確保されているわけですが、注意しなければいけないのは、「1週間の中で、一度も外に出ない」という人や、「退院してから半年の間、そういえば一度も外に出たことがないなぁ」という人です。そういう人は、いくら家の中でがんばろうとしても、どうしても不活発な生活になって廃用症候群を生じやすいです。家の中で身体を起こして座ったら、なるべく早い段階で外に出る機会を作りましょう。
そして、外出するためには、周りの人からの声かけや、環境を整えることも大切になるでしょう。
 3つ目の対策は、運動することです。しかし、これは、「1.座位」「2.外出」が出来た上での対策になります。
3つ目の対策は、運動することです。しかし、これは、「1.座位」「2.外出」が出来た上での対策になります。
一般的に「リハビリ」というと、何らかの「運動」のことを指すことが多いですね。しかし、例えば、週に1回、訪問リハビリサービスが入り、理学療法士等の専門家が家に来てくれて、30~40分程度の運動をしたとしても、他の日は、ずっとベッド上で寝ているようであれば、リハビリ効果はあがりにくいです。一方で、訪問リハビリのような専門的なサービスを入れていなくても、外に出たくてしょうがなくて自分から動いていく人は、自然に元気になっていくことが多いです。ですので、廃用症候群対策は、この3つの対策を、同時に総合的に取り組んでいくことが必要になってきます。
その上で、運動についてですが、これは、「意識的に」身体を動かすということが重要です。しかも、「ちょっと疲れる」くらい、しっかりと負荷をかけた運動をすることです。
当然、日常生活の中でも身体を動かすわけですが、それとは別に、意識的に、習慣的に運動をしていくが必要です。
その人に合った運動の内容は、理学療法士等の専門家の指導を受けるか、介護・リハビリ関係の本を見てもいいでしょう。当社ホームページの「杖体操」等も参考にしてください。
特に「立ち上がり運動」や「スクワット」等、足の筋肉をしっかり鍛える運動をして、立ち上がり能力や歩行能力を維持しておくことは重要です。
以上、この3つの対策で、廃用症候群(生活不活発病)を予防し、いつまでもイキイキと元気に生活していただきたいと思います。

投稿日:2018/08/17

 ロコモティブシンドロームは、「運動器症候群」とも言われ、「運動器の障害のために移動機能の低下をきたした状態」です。進行すると介護が必要になるリスクが高くなります。2007年に、日本整形外科学会が提唱した概念です。
ロコモティブシンドロームは、「運動器症候群」とも言われ、「運動器の障害のために移動機能の低下をきたした状態」です。進行すると介護が必要になるリスクが高くなります。2007年に、日本整形外科学会が提唱した概念です。
locomotive organsは、「運動器」という意味で、運動器とは、筋肉、骨、関節、軟骨、椎間板といった、身体の中で運動に関わる器官のことをいいます。
ロコモティブシンドロームは、これら運動器に何らかの障害が起こり、「立つ」「歩く」などの移動機能が低下した状態のことをいいます。
7つの項目からなる簡単な「ロコチェック」というものがあります。下の7つの項目はすべて、骨や関節、筋肉などの運動器が衰えているサインです。1つでも当てはまればロコモの心配があります。
※上記は、簡単なチェックリストで、さらに詳しいチェックリストや運動テストなどもあります。
日本整形外科学会では、「ロコトレ」として、下の基本的な2つの運動を毎日やることを推奨しています。
左右1分間ずつ 1日3セット
・転ばないように、つかまるものがある場所で、片足を少し上げて、その状態をキープします。
・姿勢はまっすぐ(背中や首も、まっすぐ)
・バランスを崩しやすい場合は、テーブルなどに指先や手をついて
・連続で1分間できない場合は、分割(10秒×6回など)してもOK


ゆっくりと5~6回 1日3セット
・肩幅より少し広めに足を開いて立ち、「膝を曲げて、伸ばす」をゆっくりと行います。
・膝がつま先よりも前に出ないように、おしりを後ろに沈めるような意識で。
・両手を前に出しておくと、バランスがとりやすく、正しいフォームを意識しやすい


クワットの代わりに、「イスからの立ち上がり運動」でもかまいません。
安定したイスとテーブルで、テーブルに軽く両手をつき、「イスから立って、座る」を繰り返します。
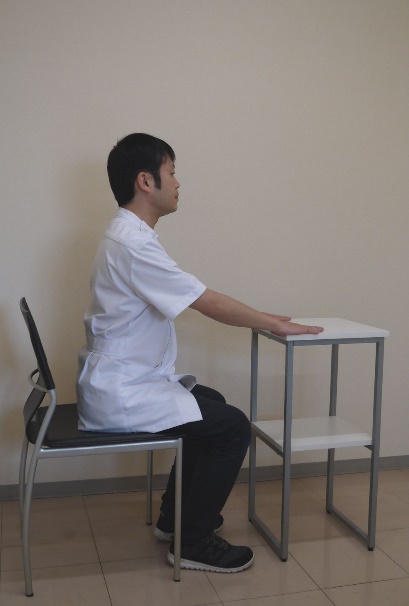

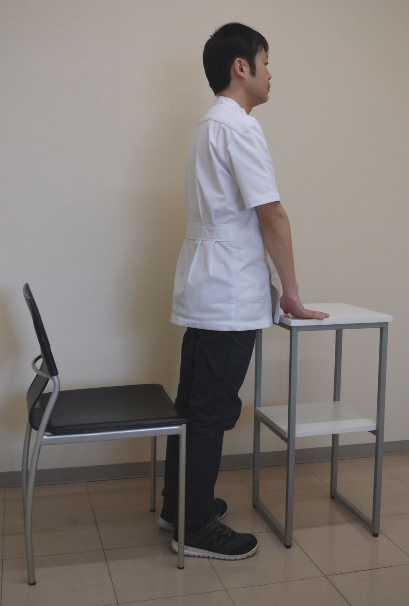
これらの運動が一人で安全にできない場合は、専門家(理学療法士など)に相談してください。
